Пациенты с метастатическим раком легкого (мНМРЛ) с мутацией BRAF V600 составляют приблизительно 1–5% от общего количества пациентов с мНМРЛ [1]. При этом мНМРЛ с мутацией BRAF V600 характеризуется высокой агрессивностью опухоли, однако вследствие наличия данной мутации опухоли отвечают на таргетную терапию BRAF-/MEK-ингибиторами [2].
Комбинация препаратов дабрафениб (BRAF-ингибитор) и траметиниб (MEK-ингибитор) для лечения пациентов с мНМРЛ с мутацией BRAF V600E зарегистрирована на основании результатов многоцентрового нерандомизированного открытого исследования II фазы, в рамках которого были достигнуты высокие показатели выживаемости и частоты ответа независимо от того, получали пациенты терапию ранее или нет [2].
Проведение сравнительной оценки эффективности комбинации дабрафениба и траметиниба с другими опциями терапии (цитостатиками, ингибиторами иммунных контрольных точек, их комбинациями) в рамках проспективных рандомизированных контролируемых исследований не представляется возможным из-за невысокой частоты встречаемости мутации BRAF V600 при НМРЛ. Здесь на помощь исследователям приходит анализ данных реальной клинической практики, с помощью которого можно оценить и сравнить эффективность различных терапевтических решений на реальной популяции пациентов.
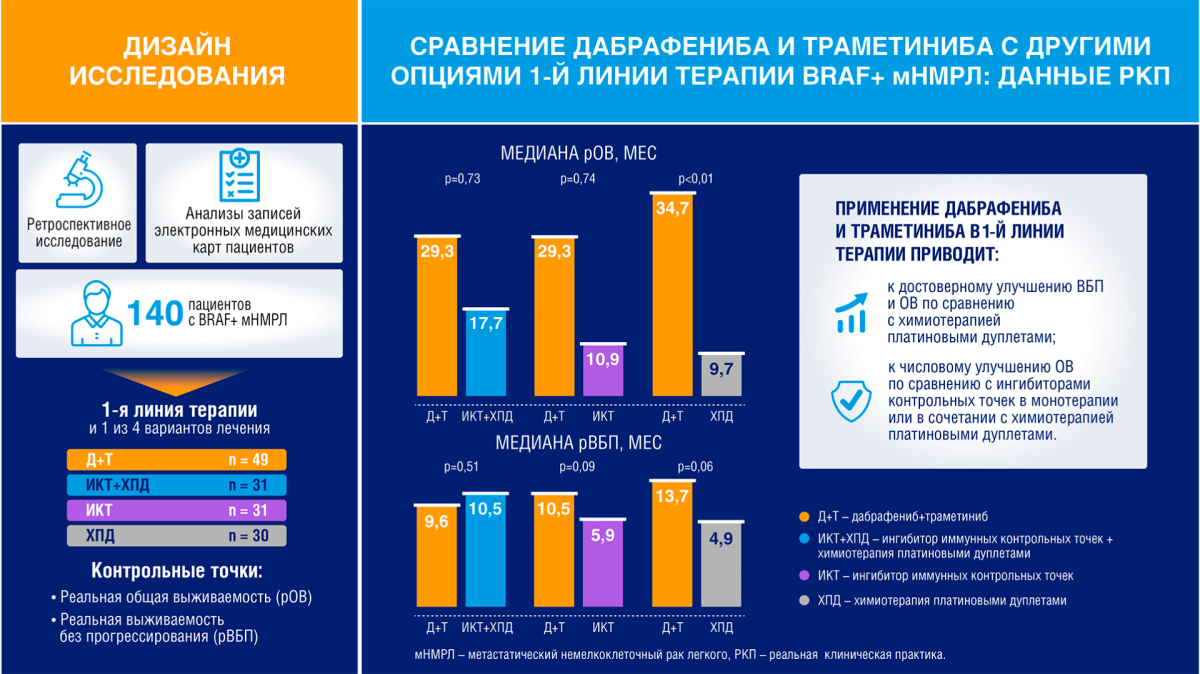
Ниже представлены результаты крупного ретроспективного исследования реальной клинической практики, в котором сравнивалась эффективность комбинации дабрафениба (Д) и траметиниба (Т) (Д + Т) и других стандартных подходов к лечению мНМРЛ с мутацией BRAF V600 в 1-й линии [3].
Дизайн исследования
В исследовании анализировали записи электронных медицинских карт пациентов с мНМРЛ с мутацией BRAF V600 из базы данных Flatiron Health NSCLC* (январь 2011 г. — июнь 2020 г., рис. 1).
В качестве 1-й линии терапии пациенты получали либо комбинацию дабрафениба и траметиниба (Д + Т) (n = 49), либо один из трех вариантов стандартной терапии [2]:
- ингибитор иммунных контрольных точек (ИКТ; пембролизумаб) + химиотерапия платиновым дуплетом (ХПД) (n = 31);
- пембролизумаб в монорежиме (n = 31);
- ХПД в монорежиме (n = 30).
мНМРЛ
n = 63 051
Последующий визит к доктору в течение 90 дней после даты первой постановки диагноза мНМРЛ
n = 57 219
Наличие мутации BRAF V600 (на основании результатов тестирования, проведенного в любой момент времени)
n = 300
Начало 1 линии терапии
n = 260
Известный статус BRAF до начала лечения или в течение 60 дней после начала 1 линии
n = 202
Получали Д + Т или любой другой из трех видов стандартной терапии, а также соответствуют требованиям для статистического подхода IPTW
n = 140
Д + Т
n = 48
ИКТ + ХПД
n = 31
ИКТ
n = 31
ХПД
n = 30
Рисунок 1. Отбор пациентов из базы данных Flatiron Health NSCLC Database
Конечные точки исследования включают:
- реальная общая выживаемость (рОВ; время от момента начала 1-й линии терапии до смерти от любой причины или цензурирования);
- реальная выживаемость без прогрессирования (рВБП; время от момента начала 1 линии терапии до прогрессирования, которое произошло в течение 14 дней после начала лечения, до смерти или цензурирования) [3].
Сравнительная оценка проводилась в общей популяции пациентов, а также после применения специальных статистических методов (sIPTW [stabilized inverse probability treatment weighting] — метод стабилизированного взвешивания назначенного лечения по обратной вероятности; PSM [propensity score matching] — метод статистического сопоставления по совпадающим переменным) для создания сбалансированных и скорректированных по основным клинико-эпидемиологическим критериям (возраст, пол, раса, статус курения, ECOG и т. д.) популяций [3].
Результаты
В группе пациентов, получавших комбинацию Д + Т, медиана реальной ОВ численно превосходила медиану реальной ОВ групп пациентов, получавших ИКТ + ХПД, моно-ИКТ и моно-ХПД, как при анализе данных до взвешивания наблюдений, так и после (табл. 1) [3].
Для пациентов, получавших Д + Т vs ИКТ + ХПД, медиана реальной ОВ в группе Д + T была выше, а медиана реальной ВБП была схожа в двух сравниваемых группах, однако полученные различие и сходства не являются статистически значимыми [2].
Для групп пациентов, получавших Д + Т vs моно-ИКТ, медиана реальной ОВ в группе Д + Т и медиана реальной ВБП в группе Д + Т были выше по сравнению с группой моно-ИКТ, однако полученные различия также не являются статистически значимыми [3].
Для групп пациентов, получавших Д + Т vs моно-ХПД, было получено статистически значимое увеличение реальной ОВ и реальной ВБП в группе Д + Т по сравнению с группой моно-ХПД.
Таблица 1 — Эффективность различных подходов терапии 1 линии BRAF V600 мНМРЛ, после выравнивания данных


Примечание.
ДИ — доверительный интервал; рВБП — реальная выживаемость без прогрессирования; рОВ — реальная общая выживаемость; ИКТ — ингибиторы иммунных контрольных точек; ХПД — химиотерапия платиновым дуплетом.
Медианы реальной ОВ и реальной ВБП, полученные в данном исследований, согласуются с результатами более ранних исследований, в которых пациенты получали изучаемую терапию в 1-й линии [2].
Также для групп Д + Т vs моно-ИКТ был проведен подгрупповой анализ, в котором сравнивалась эффективность терапии моно-ИКТ в зависимости от уровня экспрессии PD-L1. Однако вследствие малого размера выборок пациентов с уровнем экспрессии PD-L1 ≥ 50% (Д + Т, n = 15 [34%]; моно-ИКТ, n = 24 [77%]) полученные результаты следует интерпретировать с осторожностью, и в данной работе они не опубликованы [3].
Выводы
Результаты ретроспективного анализа подтверждают преимущество использования комбинации дабрафениба и траметиниба в 1-й линии терапии по сравнению с химиотерапией платиновым дуплетом вследствие статистически значимого увеличения медианы реальных ВБП и ОВ и снижения риска прогрессирования заболевания или смерти.
Медианы реальной ВБП были схожи в группах пациентов, получавших комбинацию Д + Т и ИКТ + ХПД, при этом медиана реальной ОВ в группе Д + Т была выше, однако статистическая значимость также не была достигнута.
Полученные данные подтверждают эффективность использования в 1-й линии терапии комбинации дабрафениба и траметиниба для лечения пациентов с мНМРЛ с мутацией BRAF V600 и согласуются с ранее полученными данными в других исследованиях.
* Flatiron Health NSCLC — лонгитюдная база данных, содержащая обезличенные структурированные и неструктурированные данные пациентов с НМРЛ. За период исследования были собраны данные из ~ 280 онкологических медицинских центров.
Источники:
- O’Leary G. et al. Targeting BRAF mutations in non-small cell lung cancer. Transl Lung Cancer Res 2019;8(6):1119-1124.
- Planchard D. et al. Journal of Thoracic Oncology. 2022; 17: 103-115.
- Melosky B. et al. Clinical outcomes of patients with BRAFV600-mutated metastatic NSCLC (mNSCLC) receiving first-line (1L) dabrafenib—trametinib vs other standard of care in real-world practice. Presentation # 1260P — Poster ESMO Sept 16, 2021.
694140/ONCO/DIG/08.23/0

