Мини-атлас по диагностике визуализации спондилоартритов
В своей практике врачи-ревматологи сталкиваются с проблемой дифференциальной диагностики СпА. Данный мини-атлас включает описание типичных рентгенологических и МРТ-изменений при СпА и других дифференциальных заболеваниях. Каждый раздел содержит короткий видеоролик по проблеме с комментариями Александра Викторовича Смирнова, д.м.н., ведущего научного сотрудника инструментальной диагностики ФГБНУ НИИР им. В.А. Насоновой.
Обращаем Ваше внимание, что для корректной постановки диагноза рентгеновских снимков, результатов КТ или МРТ недостаточно.
Характеристика режимов МРТ, используемых для визуализации воспалительных изменений крестцово-подвздошных суставов и позвоночника1.
Примечание.
ЖТ — жировая ткань.
Анкилозирующий спондилит — хроническое воспалительное заболевание, характеризующееся преимущественным поражением энтезисов КПС и позвоночника, которое приводит к остеопролиферации и структурной прогрессии позвоночника2.
К сожалению, на сегодняшний момент в РФ средний путь пациента от первых симптомов до постановки диагноза занимает около семи лет. В большинстве случаев пациенты попадают к врачу-ревматологу на стадии необратимых структурных изменений позвоночника, которых можно было бы избежать в случае более ранней постановки верного диагноза и назначения адекватного лечения8.
Пациенты вынуждены страдать от ограничений подвижности позвоночника, боли, повышенной утомляемости, не могут выполнять стандартные бытовые действия, например завязать шнурки. Именно поэтому крайне важно своевременно и правильно провести рентген-/МРТ-диагностику у данных пациентов. А после правильной постановки диагноза важно регулярно (не реже раза в 2 года) оценивать рентгенологическое прогрессирование2.
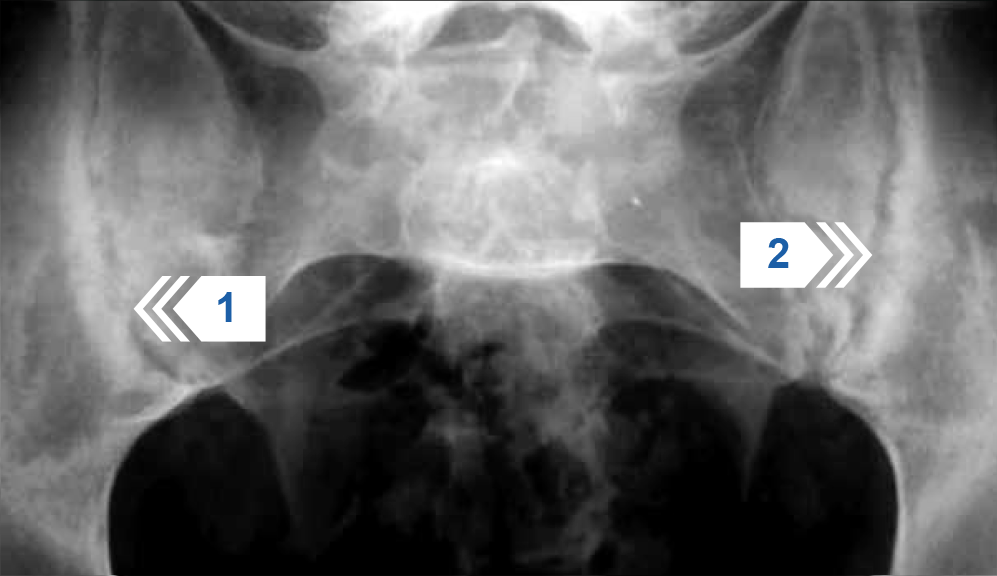
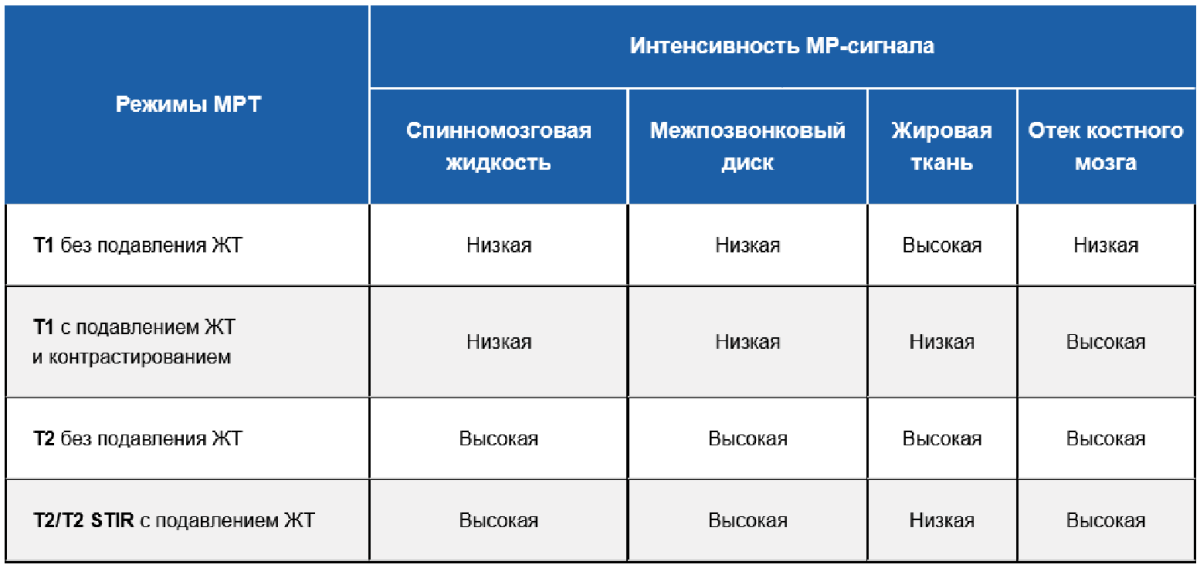
Рисунок 1 — Рентгенография крестцово-подвздошных суставов в прямой проекции. Распространенный субхондральный остеосклероз (изменения больше выражены со стороны подвздошных костей) (стрелка 1). Неровность (эрозии) и нечеткость суставных поверхностей костей на всем протяжении (стрелка 2).
Заключение: двухсторонний симметричный сакроилиит 2 стадии.
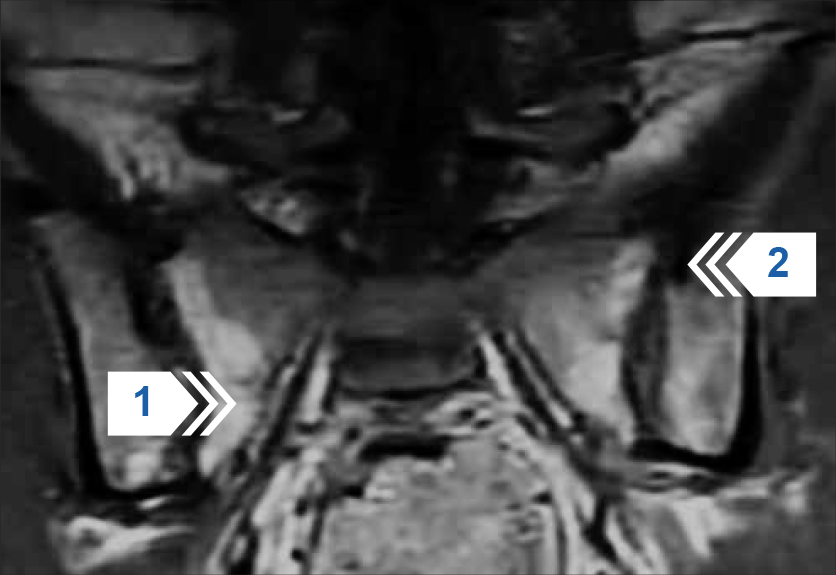
Рисунок 2 — МРТ крестцово-подвздошных суставов в полу-корональной проекции (режим Т1). Множественные участки высокоинтенсивного МР-сигнала соответствуют жировой дистрофии костного мозга в субхондральных отделах крестца и на отдельных участках в телах подвздошных костей (стрелка 1). В верхних отделах КПС определяются участки субхондрального остеосклероза (стрелка 2). Неровность и нечеткость суставных поверхностей костей на всем протяжении.
Заключение: двухсторонний хронический сакроилиит.
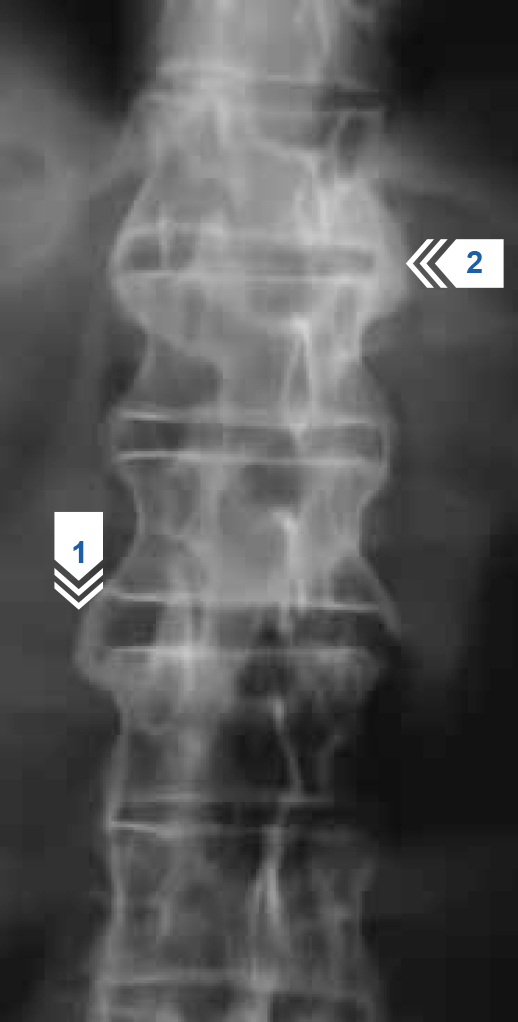
Рисунок 3 — Рентгенография поясничного отдела позвоночника в прямой проекции. Множественные симметричные синдесмофиты в разной степени выраженности на боковых углах тел поясничных позвонков, полностью или частично сливающие тела позвонков в единый блок (стрелки 1 и 2).
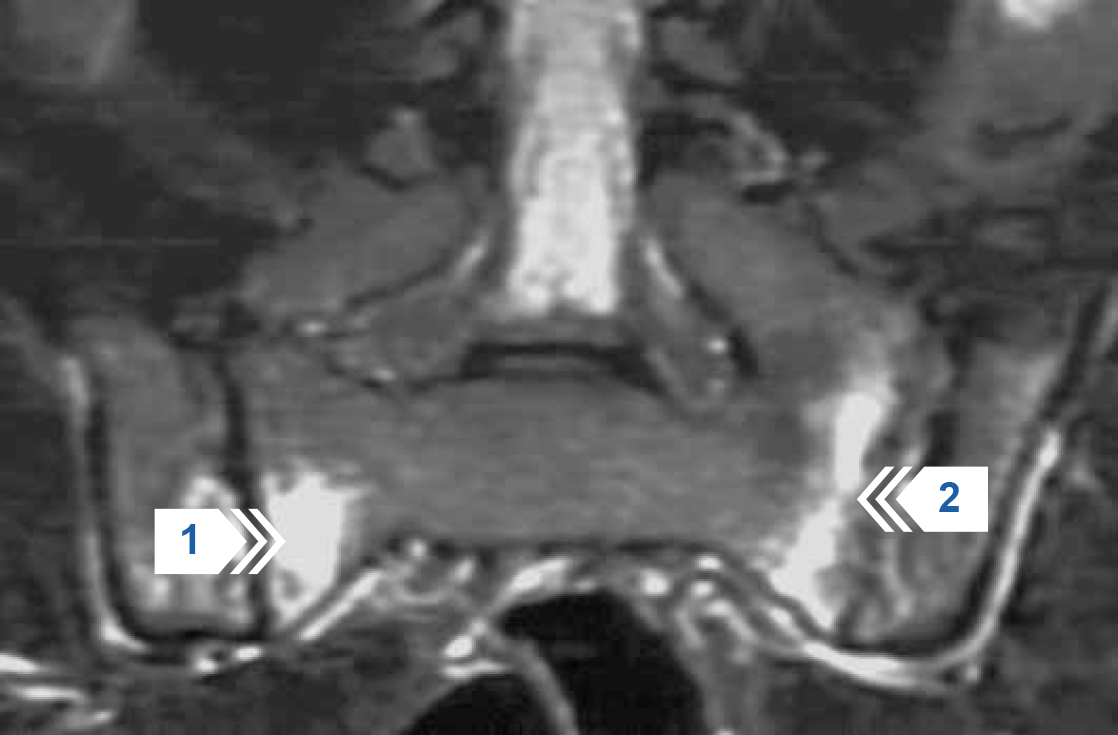
Рисунок 4 — МРТ крестцово-подвздошных суставов в полукорональной проекции (режим STIR T2). Отек костного мозга в виде участков высокоинтенсивного МР-сигнала в субхондральных отделах крестца с двух сторон и в правой подвздошной кости (стрелки 1 и 2).
Заключение: двухсторонний активный сакроилиит.
Нерентгенологический аксиальный спондилоартрит (нр-аксСпА) — как и АС, является заболеванием, в основе которого лежат воспалительные процессы в энтезисах (преимущественно КПС и позвоночника)2. Однако, в отличие от АС, на рентгенограмме у таких пациентов Вы не увидите сакроилиита. Это является дополнительным барьером для своевременной постановки диагноза у данных пациентов. При этом тяжесть симптомов у пациентов с нр-аксСпА и АС сопоставимы. В связи с этим для выявления нр-аксСпА крайне важно проводить своевременную МРТ-диагностику9.
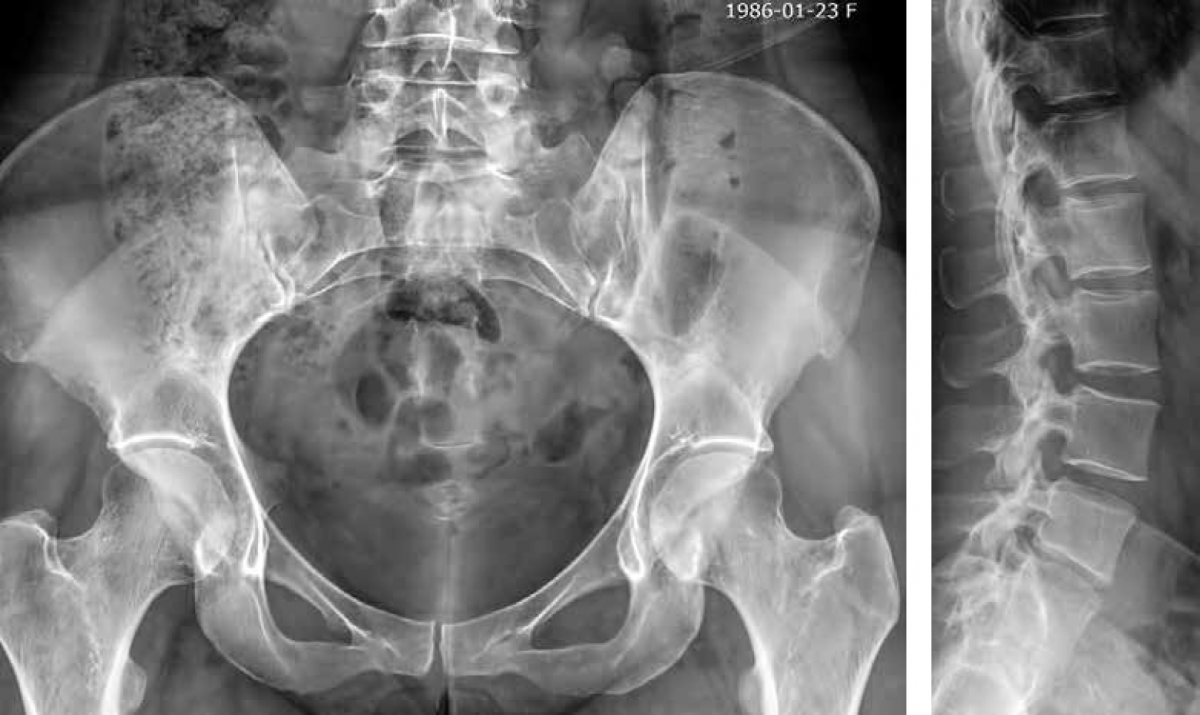
Рисунок 5, 6 — Нет изменений по данным рентгенографии.
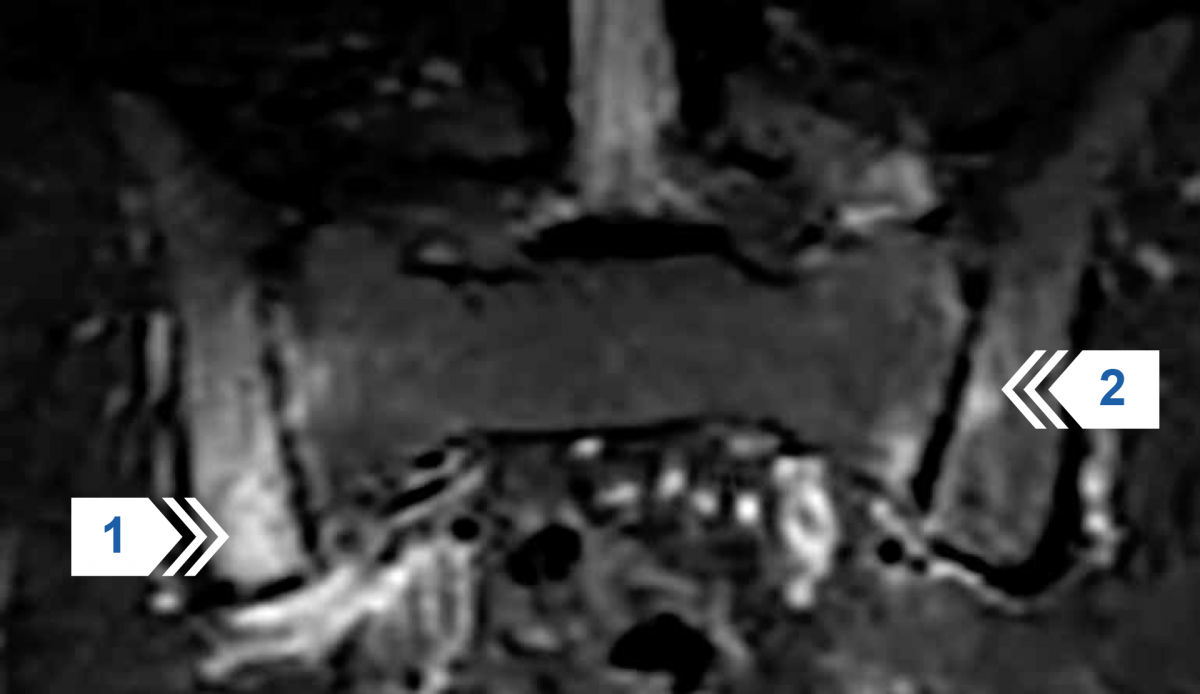
Рисунок 7 — МРТ крестцово-подвздошных суставов в режиме STIR T2. В обоих крестцово-подвздошных суставах определяются участки повышения интенсивности МР-сигнала (отек костного мозга) в субхондральных отделах крестца и правой подвздошной кости (стрелки 1 и 2). Мягкие ткани без особенностей.
Заключение: двухсторонний активный сакроилиит.
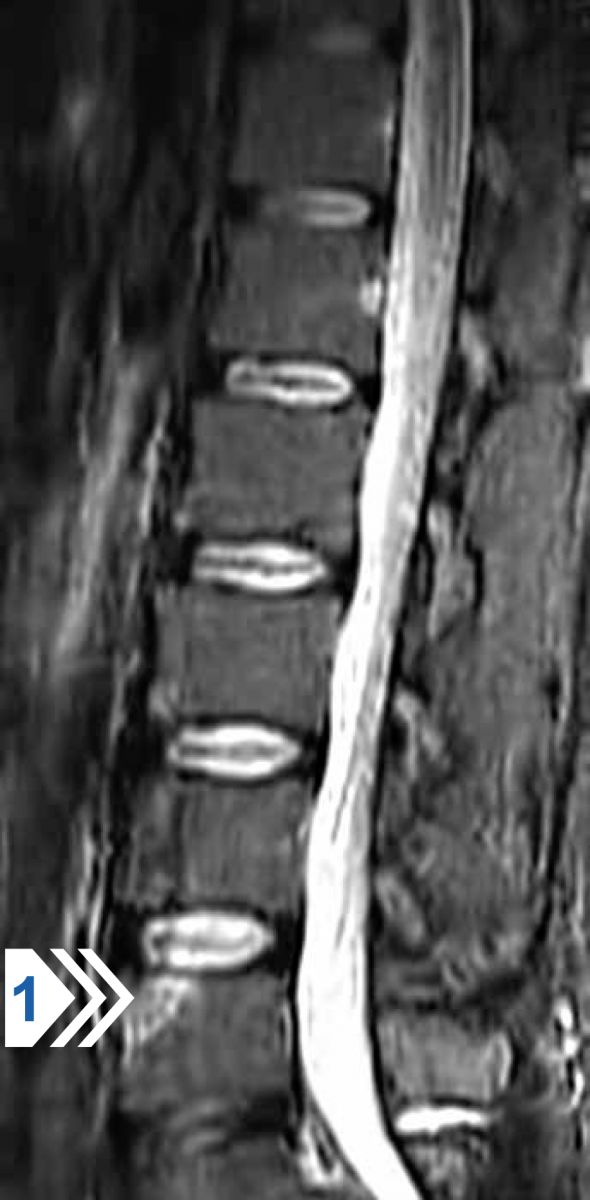
Рисунок 8 — МРТ поясничного отдела позвоночника в боковой проекции в режиме STIR Т2 с подавлением интенсивности МР-сигнала от жировой ткани. Локальный отек костного мозга в области передне-верхнего угла тела L5 позвонка (стрелка 1). В остальном без особенностей.
Заключение: передний активный спондилит тела L5 позвонка.
Псориатический артрит — заболевание, при котором в процесс могут вовлекаться как мелкие, так и крупные суставы, а также позвоночник3.
Структурные повреждения при ПсА являются основной причиной инвалидизации больных. Пациент с мутилирующим артритом не сможет выполнить элементарных движений: взять в руки ложку или мобильный телефон, застегнуть пуговицы или завязать шнурки. Все это, безусловно, приносит большие страдания пациентам10.
Псориатический артрит
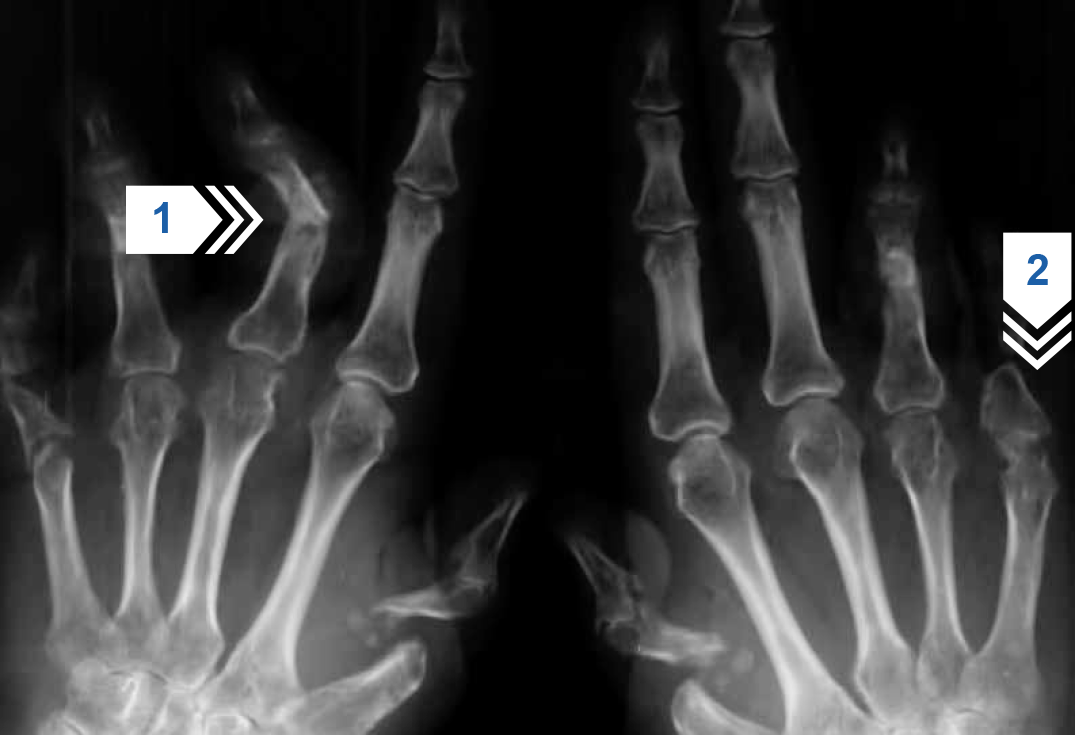
Рисунок 9 — Рентгенография кистей. Множественный внутрисуставной остеолиз с формированием разнонаправленных деформаций суставов (стрелка 1). Осевое поражение трех суставов 1-х, 4-х и 5-х пальцев кистей с двух сторон (стрелка 2).
Заключение: псориатический мутилирующий артрит.
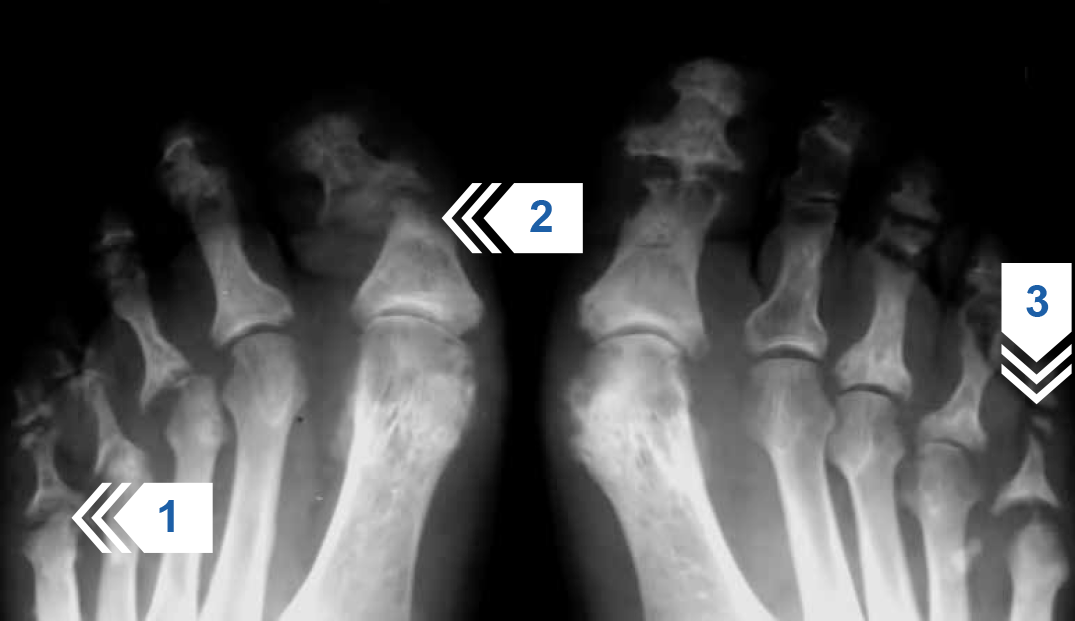
Рисунок 10 — Рентгенография дистальных отделов стоп. Множественный внутрисуставной остеолиз плюсне-фаланговых, 1-х межфаланговых и 4–5-х проксимальных межфаланговых суставов стоп (стрелки 2 и 3). Уменьшение в объеме плюсневых головок и проксимальных отделов основных фаланг 3-го правого, 4–5-х плюснефаланговых суставов (стрелка 1).
Заключение: псориатический мутилирующий артрит.
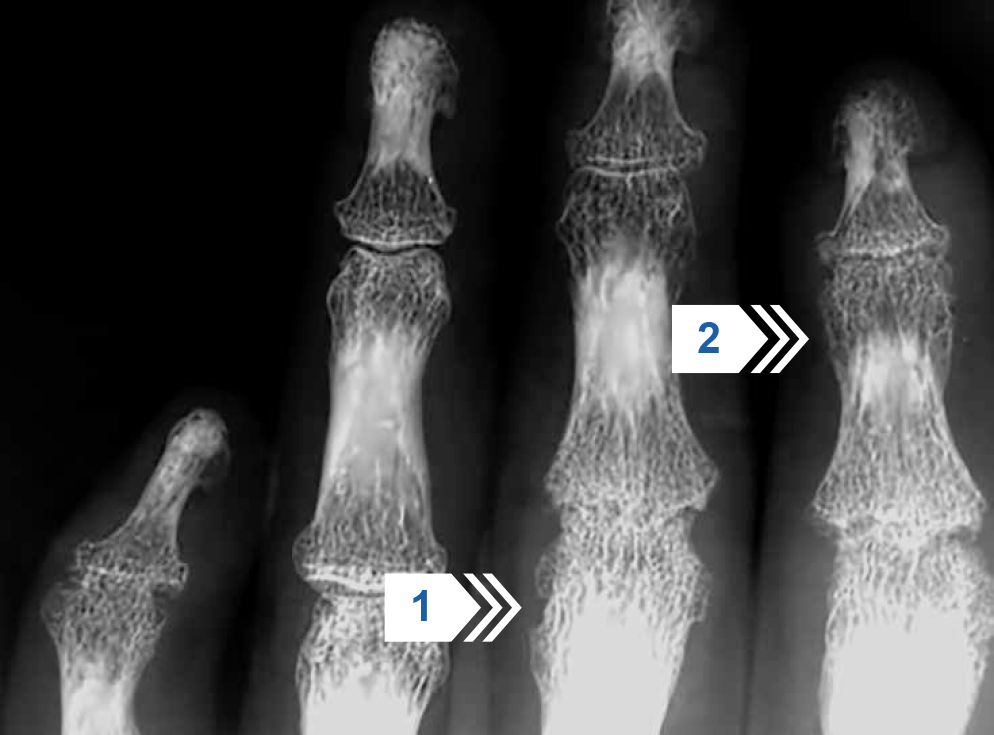
Рисунок 11 — Прицельная рентгенография межфаланговых суставов кисти. Определяются множественные проли-феративные изменения костной ткани в области метаэпифизов основных и средних фаланг (стрелки 1 и 2).
Костные пролиферации характерны для ПсА и входят в критерии CASPAR3.
Типичные рентгенологические проявления ПсА — костные пролиферации и эрозии4
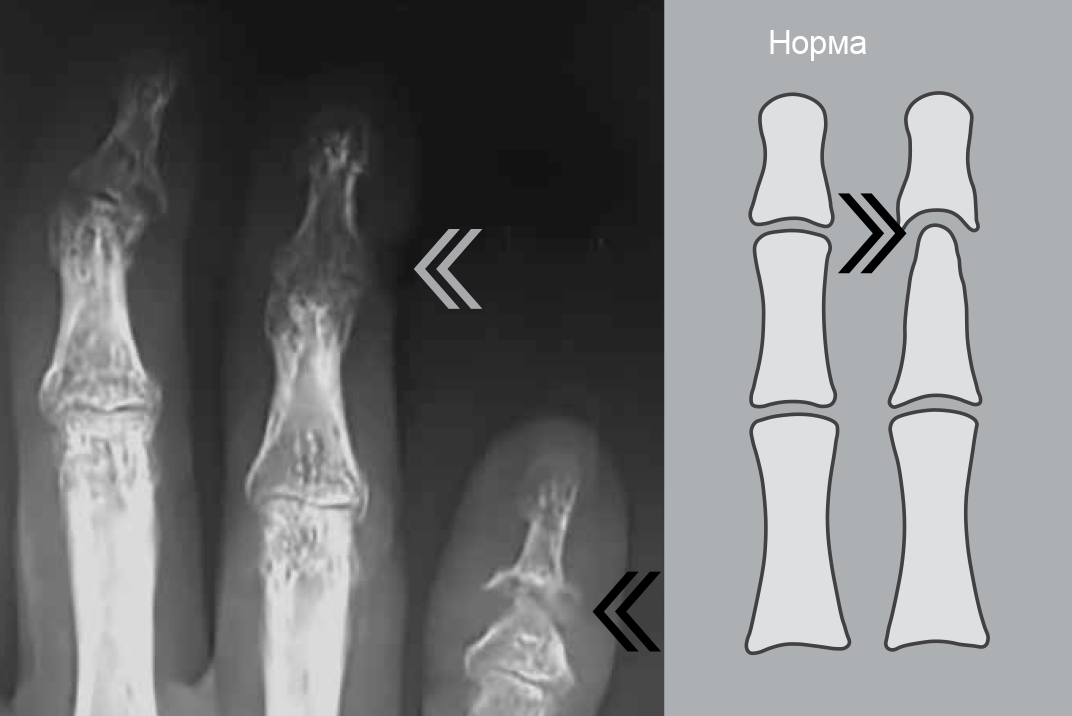
Рисунок 12 — «Карандаш в колпачке» (черная стрелка). Анкилоз дистального межфалангового сустава (серая стрелка).
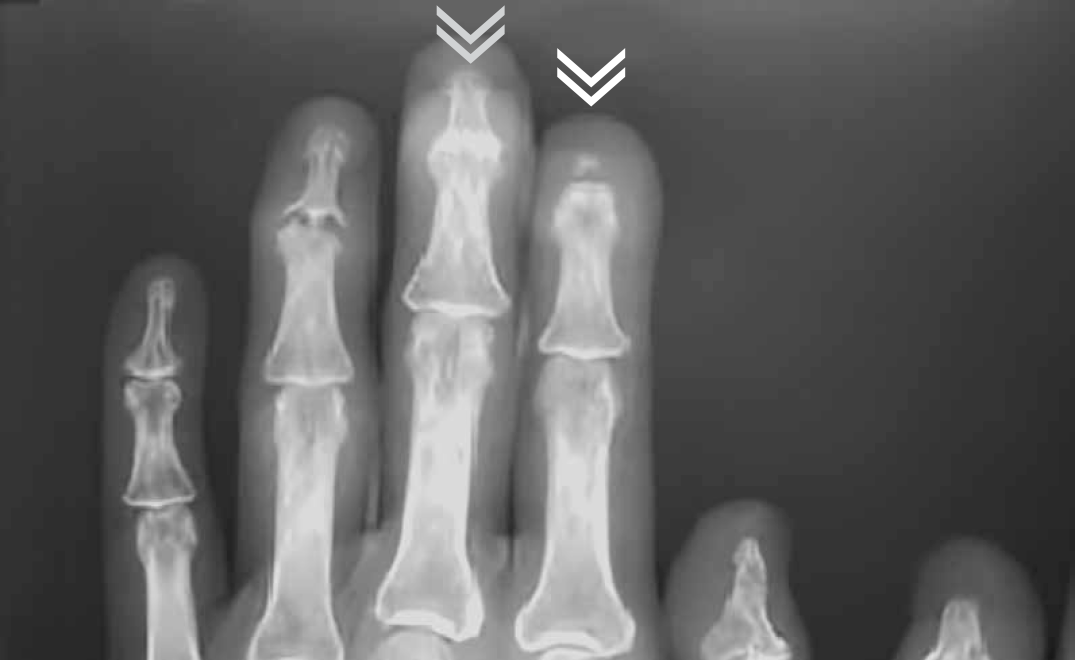
Рисунок 13 — Резорбция дистальной фаланги (белая стрелка). Анкилоз дистального межфалангового сустава (серая стрелка).
Аксиальный ПсА
Аксиальное поражение при целенаправленном обследовании пациентов с ПсА выявляется достаточно часто — до 70% случаев; задержка в диагностике связана, как правило, с непостоянным характером воспалительной боли в спине. При вовлечении осевого скелета в воспалительный процесс при ПсА наблюдается более тяжелое течение заболевания, более высокая активность, чем у пациентов, имеющих только периферическое поражение, при этом наблюдаются более грубые структурные изменения7.
В соответствии с Национальными клиническими рекомендациями по ПсА, рентгенография таза и позвоночника для диагностики аксиального поражения показана всем пациентам с ПсА.
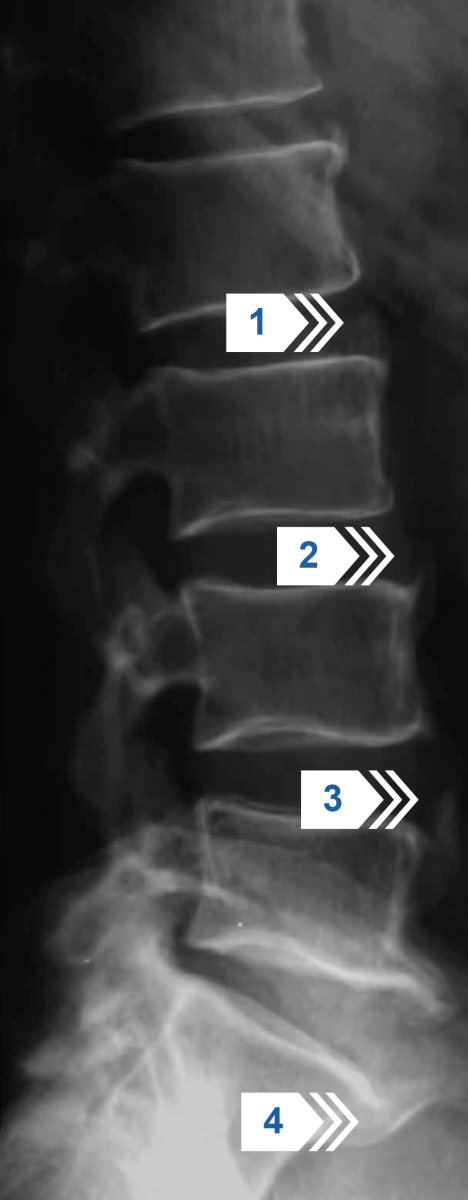
Рисунок 14 — Рентгенография поясничного отдела позвоночника в боковой проекции. Множественные синдесмофиты в области передних углов тел позвонков (стрелки 1, 2, 3). Выраженные синдесмофиты (оссификаты) тел L5 и S1 позвонков (стрелка 4). Квадратизация тел позвонков.
Сакроилиит при ПсА
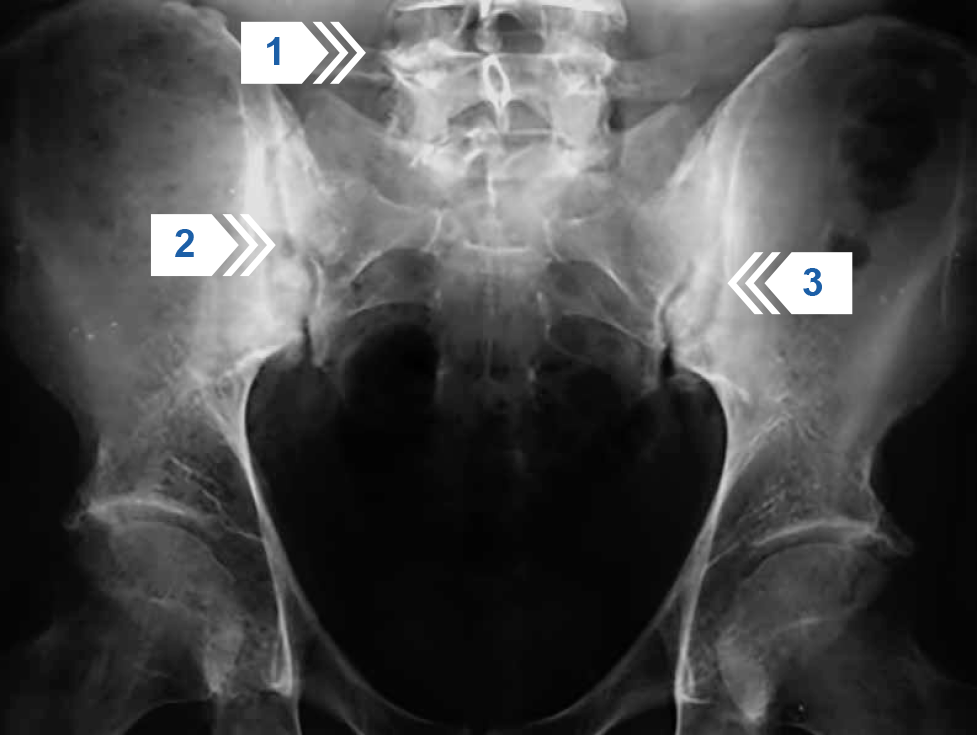
Рисунок 15 — Обзорная рентгенография таза. Двухсторонний сакроилиит 3 стадии по Kellgren. Формирование синдесмофитов на боковых углах поясничных позвонков (стрелка 1).
Сакроилиит при рентгенографии (стрелки 2 и 3) диагностируется примерно у 30% больных ПсА, при этом каждый четвертый (26%) пациент не жаловался на боль в спине. Поэтому наличие аксиальных поражений при ПсА необходимо активно выявлять3.
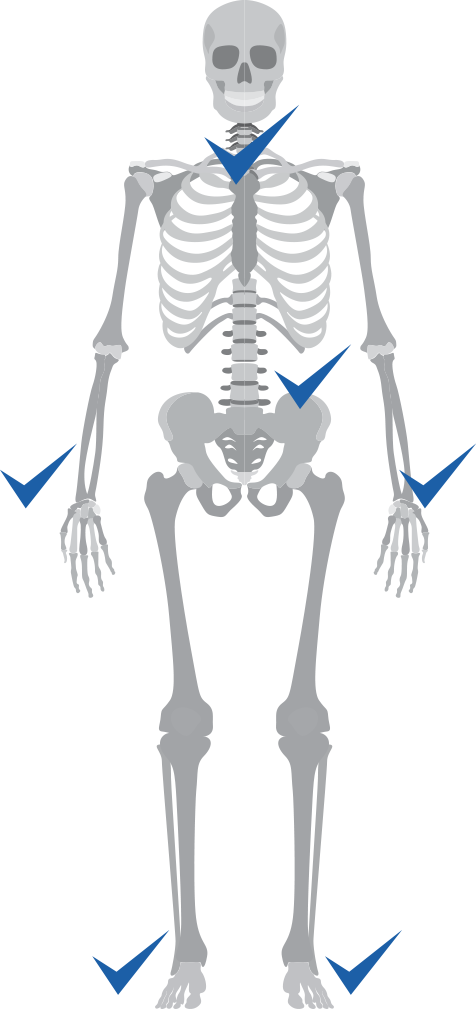
В соответствии с Национальными клиническими рекомендациями5 по ПсА, всем пациентам рекомендуется проведение рентгенографического исследования:
-
кистей, стоп;
-
таза;
-
позвоночника (нижне-грудной с захватом поясничного отдела) в прямой и боковой проекции;
-
шейного отдела позвоночника (боковая проекция).
Ревматоидный артрит
На практике ПсА часто путают с ревматоидным артритом, поскольку при обоих заболеваниях могут поражаться мелкие суставы кистей, характерны костные эрозии. В то же время для РА, помимо характерных клинических симптомов, существует ряд типичных рентгенологических признаков6.
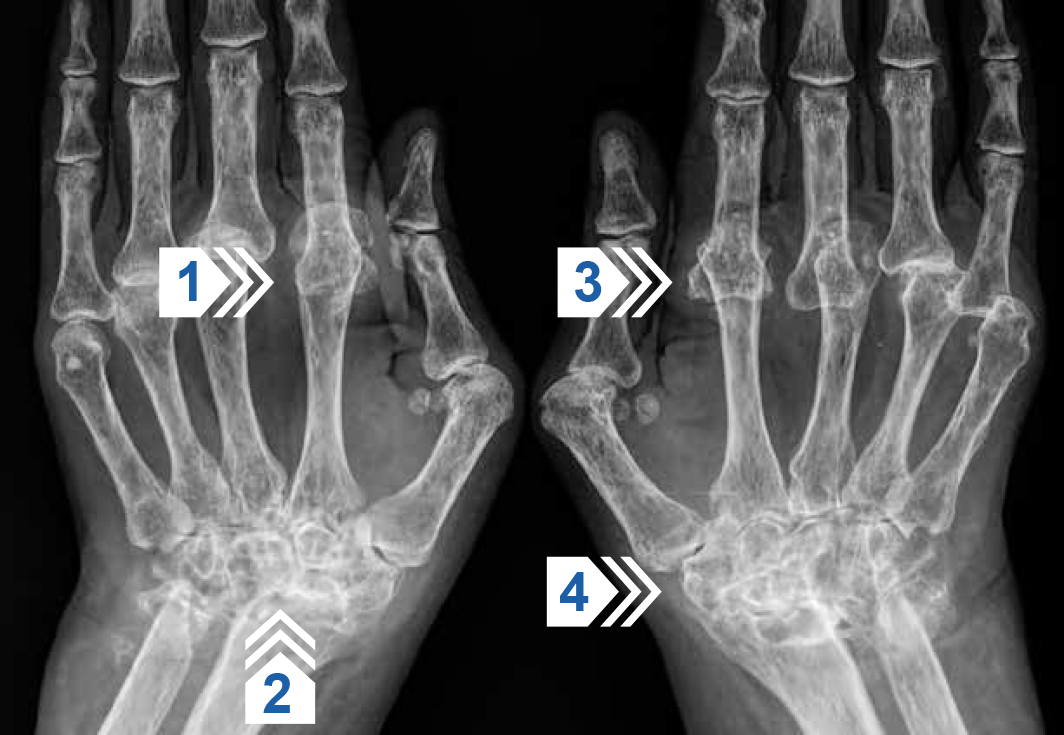
Рисунок 17 — Ревматоидный артрит 4-й стадии. Характерные симметричные эрозивные изменения в суставах запястий и ПЯФ. Коллапс (остеолиз) костей запястий (стрелки 2 и 4). Множественные вывихи и подвывихи пястно-фаланговых суставов (стрелки 1 и 3). Деструктивных изменений в ДМФ и ПМФ не выявляется.
Примечание.
ПЯФ — пястно-фаланговый; ДМФ — дистальный межфаланговый; ПМФ — проксимальный межфаланговый.
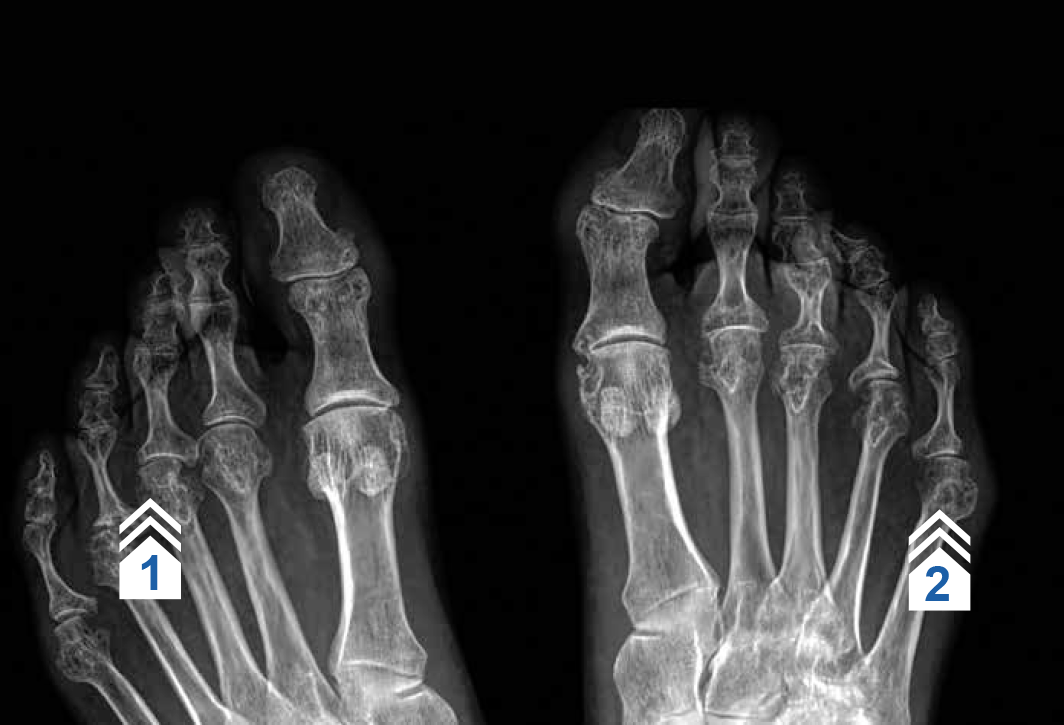
Рисунок 18 — РА 3 стадии. Рентгенография дистальных отделов стоп. Эрозивный полиартрит суставов с преобладанием изменений во 2–5-х ПЛФ (стрелки 1 и 2). Подвывихи отдельных плюснефаланговых суставов. Деструктивные изменения в ДМФ и ПМФ не выявляются.
Примечание.
ПЛФ — плюснефаланговый.
При наличии боли в спине, особенно при отсутствии других симптомов (воспаления периферических суставов, внескелетных проявлений), есть вероятность ошибочного диагноза.
Поэтому аксиальный СпА необходимо дифференцировать с инфекционным процессом, онкологическими заболеваниями, состояниями, возникающими после родов, и рядом других2. Безусловно, рентген- и МРТ-диагностика только дополняет клиническую, и при постановке диагноза необходимо учитывать пол, возраст, анамнез, а также результаты лабораторных исследований11.
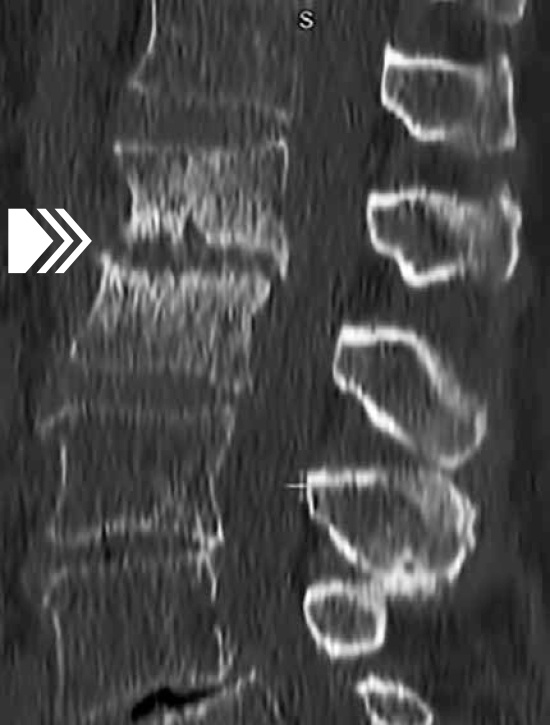
Рисунок 19 — Компьютерная томография поясничного отдела позвоночника (реконструкция в боковой проекции). Распространенная деструкция опорных площадок сочленяющихся поверхностей тел L1 и L2 позвонков с развитием субхондрального остеосклероза в губчатой ткани тел позвонков и множественными мелкими кистовидными просветлениями костной ткани (стрелка). Деформации тел позвонков с краевыми костными разрастаниями. Заднее (ретролистез) смещение тела L1 позвонка. Дегенеративные изменения межпозвонковых дисков в нижнепоясничном отделе позвоночника в сочетании с антелистезом тела L4 позвонка.
Заключение: гнойный деструктивный спондилодисцит L1-L2 межпозвонкового сегмента2.
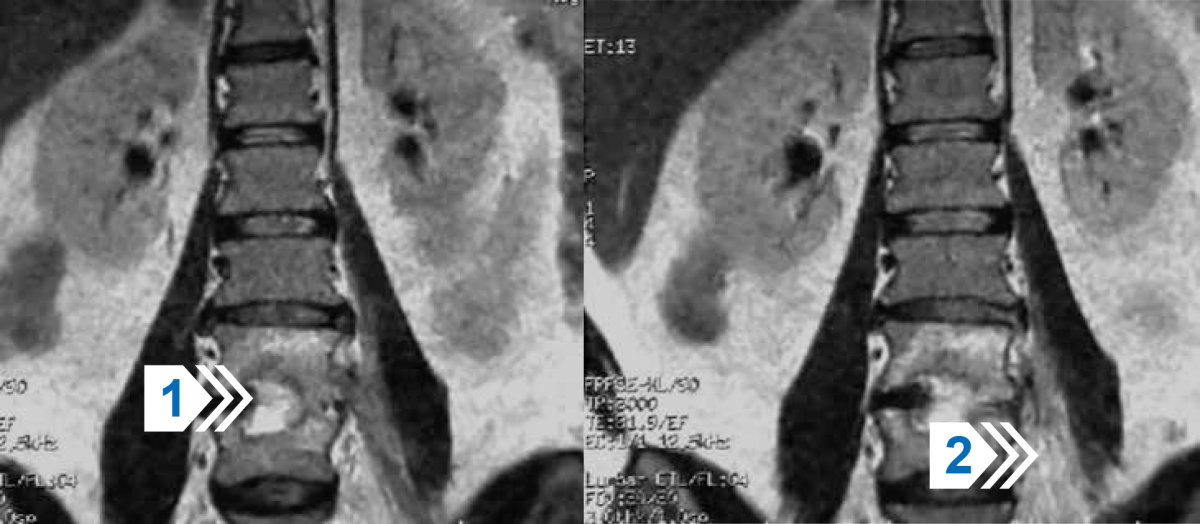
Рисунок 20 — МРТ поясничного отдела позвоночника в прямой проекции в режиме Т2 без подавления интенсивности МР‑сигнала от жировой ткани. Деструкция опорных площадок сочленяющихся поверхностей тел L4 и L5 позвонков с распространенным отеком костного мозга (стрелка 1) и переходом воспалительных изменений позвоночника на окружающие мягкие ткани в проекции левого контура тел позвонков (стрелка 2). Воспалительный отек медиального отдела левой m. psoas.
Заключение: туберкулезный спондилит тел L4 и L5 позвонков.
Формирование параспинального туберкулезного натечника.
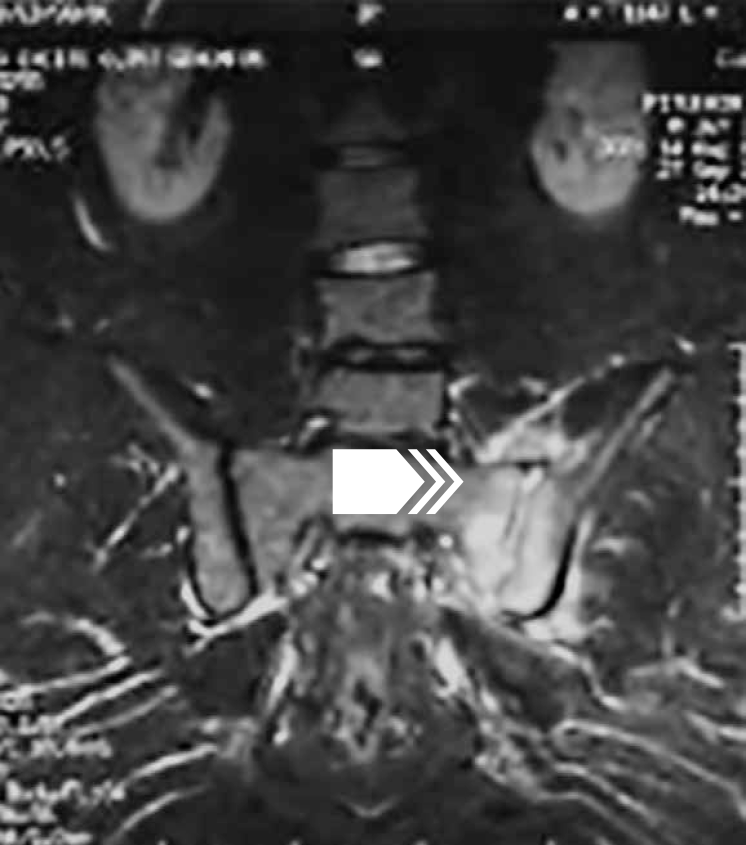
Рисунок 21 — МРТ крестцово-подвздошных суставов в режиме STIR T2. В левом крестцово-подвздошном суставе определяется распространенный отек костного мозга в субхондральных отделах крестца и подвздошной кости с переходом активного воспаления на окружающие мягкие ткани с формированием гнойной полости в проекции малого таза (стрелка).
Заключение: левосторонний гнойный сакроилиит с формированием абсцесса малого таза.
Опухоли костно-суставной системы подразделяются на 2 большие группы: доброкачественные и злокачественные. Злокачественные опухоли в свою очередь разделяются на первичные и вторичные (метастатические). Метастатические опухоли являются наиболее частыми среди других злокачественных новообразований и встречаются в основном у лиц старше 40 лет.
Чаще всего встречаются метастазы в позвоночнике, особенно в поясничном его отделе, а также в костях таза (крылья подвздошных костей, проксимальные отделы бедренных костей). Метастатическое поражение костей чаще всего сопровождается локальной болью, особенно характерны ночные, постоянные боли в тех местах, которые поражены метастазами.
Онкологическая настороженность всегда должна присутствовать при оценке боли в костно-суставной системе и оценке структуры костной ткани при лучевой диагностике заболеваний12.
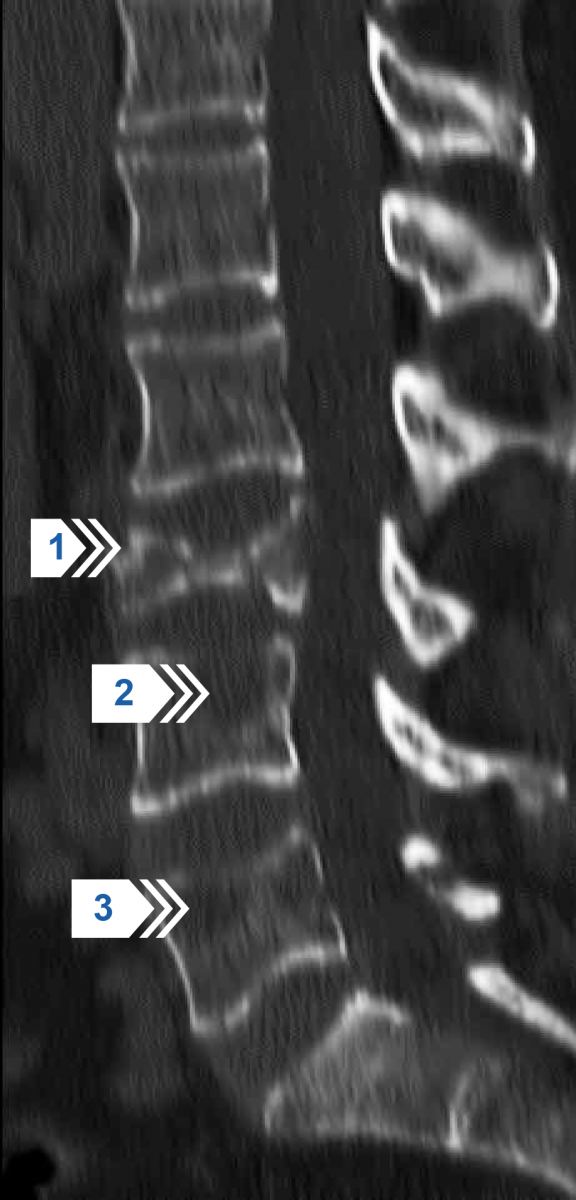
Рисунок 22 — Компьютерная томография поясничного отдела позвоночника в сагиттальной проекции. Компрессионная деформация в сочетании с деструкцией (разрушением кортикального слоя) верхней опорной площадки и фрагментацией тела L3 позвонка (стрелка 1). Очаги литической деструкции с разрушением кортикального слоя верхних опорных площадок в телах L4 и L5 позвонков (стрелки 2 и 3).
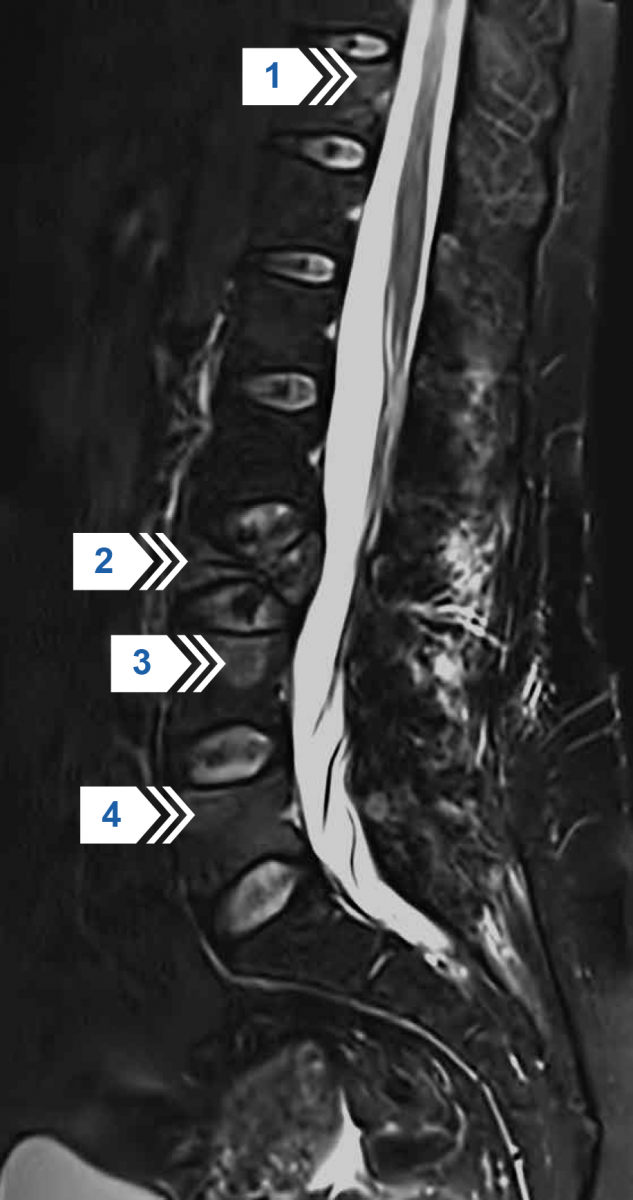
Рисунок 23 — МРТ поясничного отдела позвоночника в боковой проекции в режиме STIR T2. Компрессионная деформация и деструкция верхней опорной площадки тела L3 позвонка с повышением интенсивности МР-сигнала в режиме STIR T2 (стрелка 2). Увеличение передне-заднего размера тела L3 позвонка с небольшим сужением просвета спинномозгового канала. Множественные очаги с повышенным МР-сигналом в режиме STIR T2 в телах Th12, L4 и L5 позвонков (стрелки 1, 3, 4).
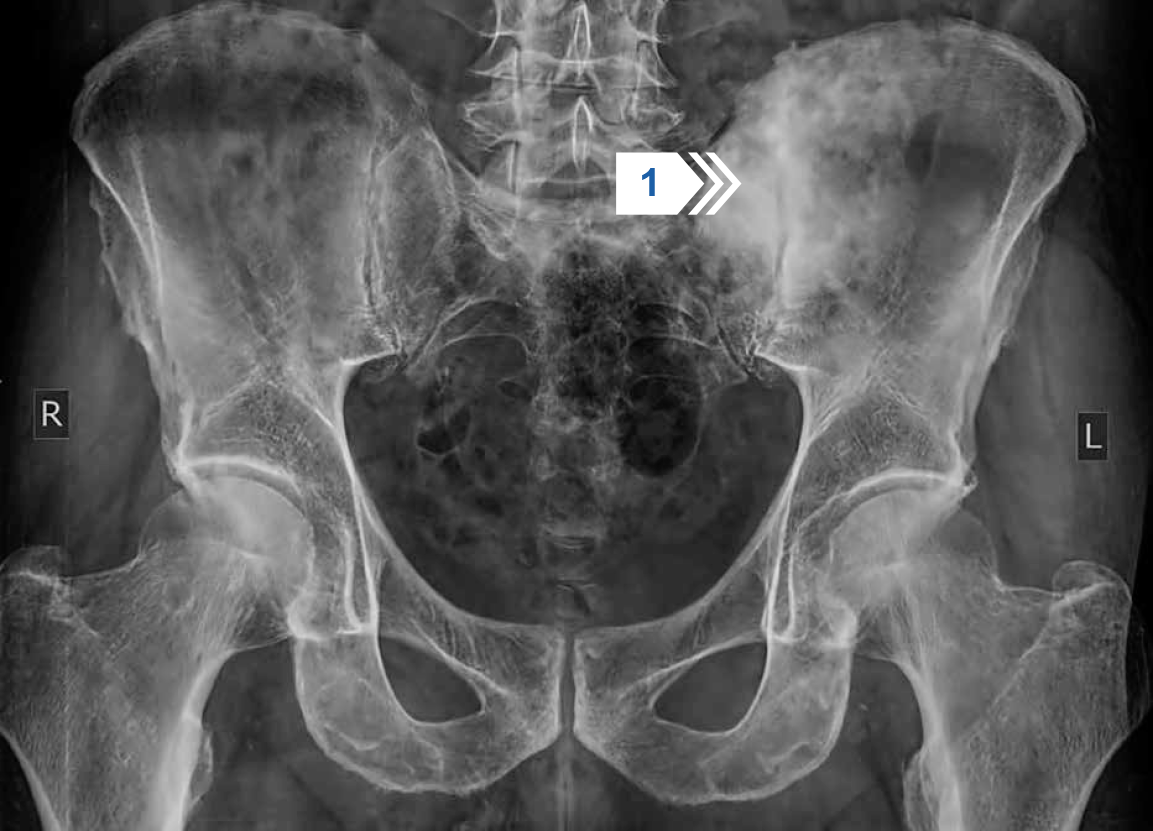
Рисунок 24 — Обзорная рентгенография таза. В области левого крестцово-подвздошного сустава (в крыле подвздошной кости и в крестце) определяется крупный участок уплотнения костной ткани (остеосклероза) негомогенной структуры и неправильной формы (стрелка).
Заключение: остеобластический метастаз рака предстательной железы.
Конденсирующий илиит характеризуется односторонним или двухсторонним выраженным субхондральным остеосклерозом со стороны подвздошных костей, близко прилежащим к крестцово-подвздошным суставам. Чаще всего выявляется у рожавших женщин на рентгенограммах таза в качестве рентгенологической находки. Как правило, протекает бессимптомно. Крестцово-подвздошные суставы не изменены (суставные поверхности четкие и ровные, сужения суставных щелей нет). Выявленный конденсирующий илиит имеет благоприятный прогноз и в большинстве случаев не требует какого-либо лечения13,14.
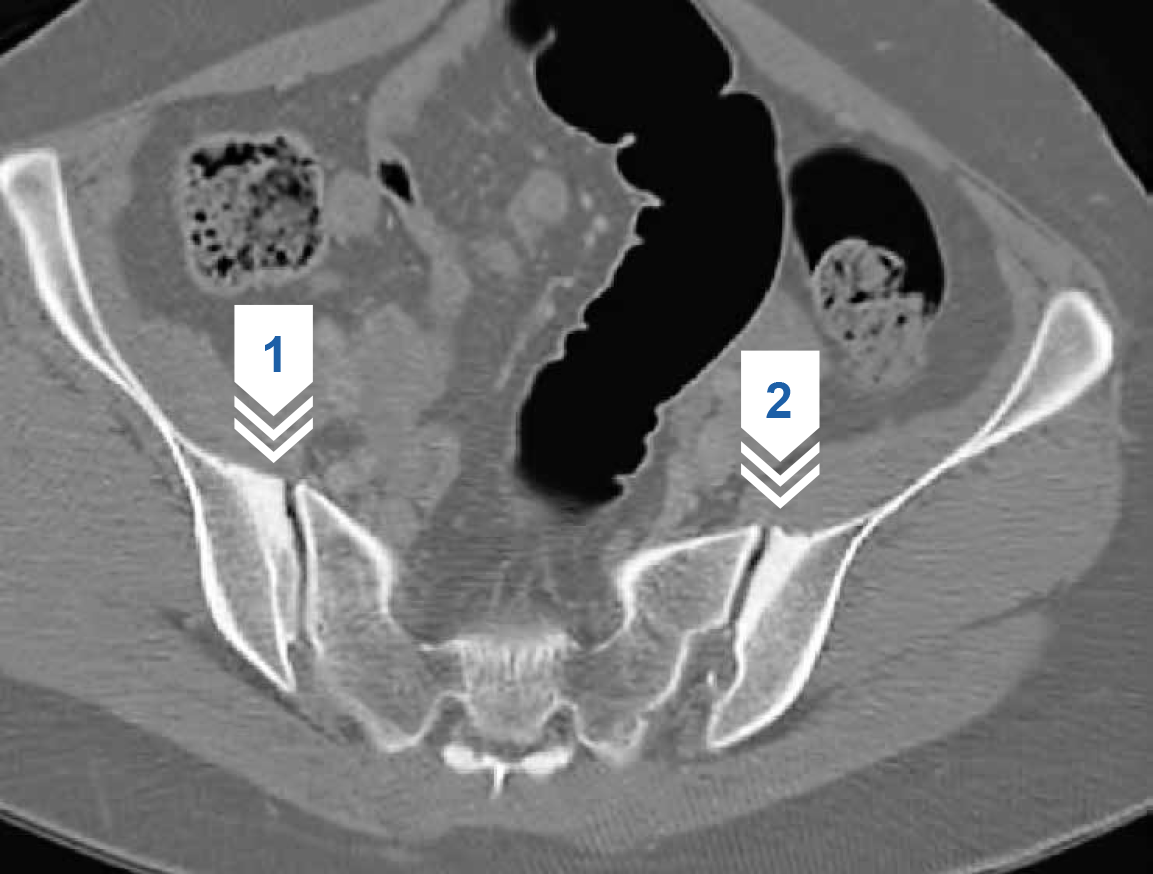
Рисунок 25 — КТ крестцово-подвздошных суставов (поперечные срезы). В субхондральных отделах тел подвздошных костей определяется выраженный субхондральный остеосклероз (стрелки 1 и 2). Костная структура крестца. Суставные поверхности КПС имеют четкий и ровный контур, суставные щели равномерной ширины.
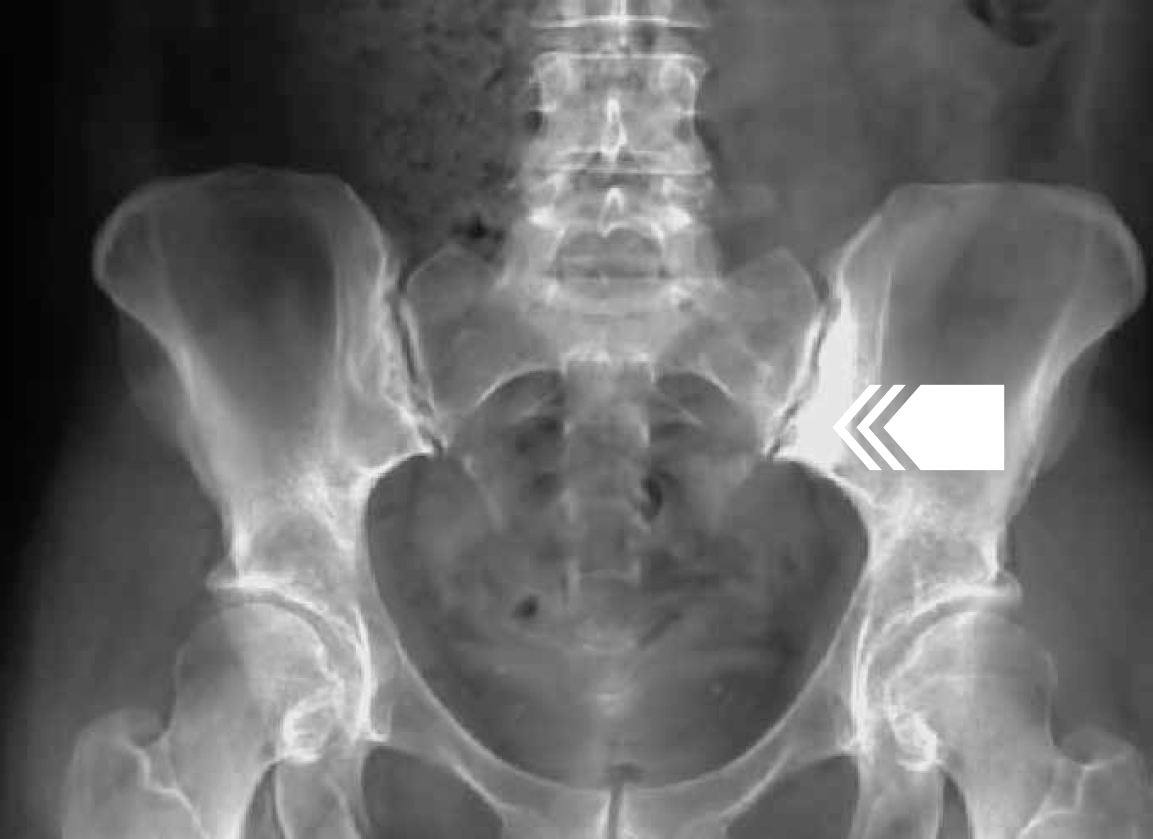
Рисунок 26 — Обзорная рентгенография таза. В левом крестцово-подвздошном суставе в субхондральном отделе тела подвздошной кости определяется участок выраженного остеосклероза кортикальной плотности (стрелка). Костная структура крестца не изменена. Суставные щели не расширены, суставные поверхности ровные.
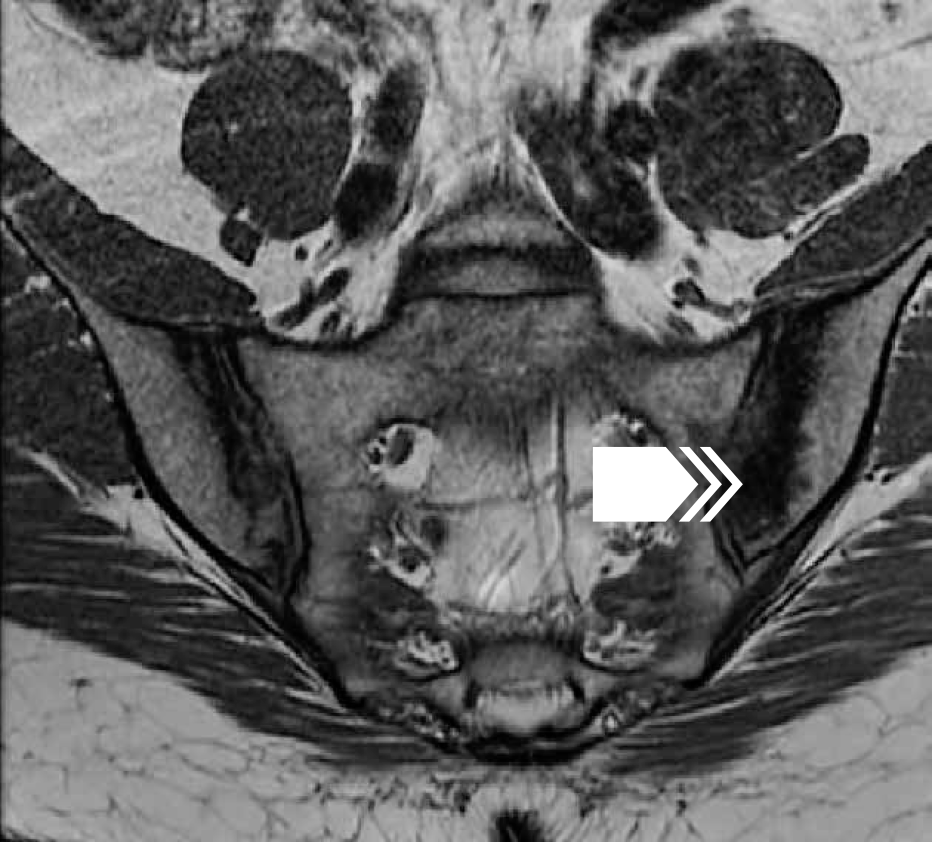
Рисунок 27 — МРТ крестцово-подвздошных суставов в корональной проекции в режиме Т1. В области тел подвздошных костей, больше слева, определяются обширные участки с низкоинтенсивным МР-сигналом, соответствующим выраженному субхондральному остеосклерозу (стрелка). Щели крестцово-подвздошных суставов равномерной ширины, суставные поверхности четкие и ровные.
Литературные источники:
- Sieper J. et al. The Assessment of SpondyloArthritis international Society (ASAS) handbook: a guide to assess spondyloarthritis //Annals of the rheumatic diseases. – 2009. – Т. 68. – №. Suppl 2. – С. ii1-ii44.
- Смирнов А. В. Атлас рентгенологической диагностики анкилозирующего спондилита (болезни Бехтерева). – 2014.
- Смирнов А. В. Атлас рентгенологической диагностики псориатического артрита. – 2020.
- Ying-Ying Leung, Lai-Shan Tam, Emily Wai-Lin Kun, Edmund Kwok-Ming LiHong Kong Bull Rheum Dis 2008;8:1-11.
- Федеральные клинические рекомендации по ведению больных псориатическим артритом. https://rheumatolog.su/media/media/2018/07/18/clinrec_psorart.pdf
- Смирнов А. В. Атлас рентгенологической диагностики ревматоидного артрита. – 2014.
- Губарь Е.Е., Логинова Е.Ю., Коротаева Т.В. и др. Сравнительная характеристика раннего псориатического артрита с поражением и без поражения осевого скелета (субанализ общероссийского регистра пациентов с псориатическим артритом). Научно-практическая ревматология. 2019;57(6):636-641.
- Lapshina S. et al. AB0696 THE PATH OF A PATIENT WITH AXIAL SPONDYLOARTHRITIS TO DIAGNOSIS IN RUSSIA, DATA FROM THE EMAS SURVEY. – 2020.
- Deodhar A. et al. Secukinumab improves signs and symptoms of non–radiographic axial spondyloarthritis: primary results of a randomized controlled phase III study //Arthritis & Rheumatology. – 2020.
- Марусенко И. М. и др. Трудности выбора генно-инженерного биологического препарата для лечения псориаза и псориатического артрита //Научно-практическая ревматология. – 2019. – Т. 57. – №. 1.
- Мушкин А. Ю. и др. Инфекционные поражения позвоночника: Проект национальных клинических рекомендаций //Хирургия позвоночника. – 2019. – Т. 16. – №. 4.
- Рамазанов М. М., Корчунова М. А., Магомедов Ш. А. АЛГОРИТМ ДИАГНОСТИКИ ОПУХОЛЕЙ КОСТЕЙ //Современные аспекты травматологии, ортопедии и реконструктивной хирургии. – 2019. – С. 102-103.
- Oliveri I., Gemignani G., Camerini E. Differential diagnosis between osteitis condensans ilii and sacroiliitis // J. Rheumatol. 1990. V. 17. P. 1504–1512.
- Левшакова А. В. Дифференциальная диагностика сакроилиита //Радиология-практика. – 2012. – №. 2. – С. 39-44.
11290470/SEC/DIG/10.24/0
